心房細動について
心房細動は頻脈性不整脈の中で最も多い疾患です。
年齢を重ねるとともに心房細動は起こりやすくなるため、年齢が高い方ほど心房細動を抱えてらっしゃる方は多くなります(70歳台:2%、80歳以上:3%)。心房細動により脈が速くなると、動悸、脈の乱れ、倦怠感、息切れ、めまい等の症状が出てきますが、心房細動が起こり始めのとき、約半数の患者さんは症状をはっきり自覚されません。自覚症状のある患者さんも無い患者さんも心房細動を放っておいてしまったら心不全や脳梗塞を新しく発症してしまいます。心不全になったら、全身や肺に水が溜まり、さらにむくみや息切れが酷くなってきます。
心房細動の発症リスクは65歳以上、高血圧、糖尿病、甲状腺機能亢進症、心臓にもともと疾患を持っておられる方といわれていますが、それだけでなく、睡眠不足、飲酒やストレスも心房細動のリスクとなります。治療により心房細動の発作が抑えられていてもリスクが残っていれば心房細動が再発してしまう可能性があります。普段から血圧や食事等の生活習慣を気をつけることが大事です。
心房細動のメカニズム
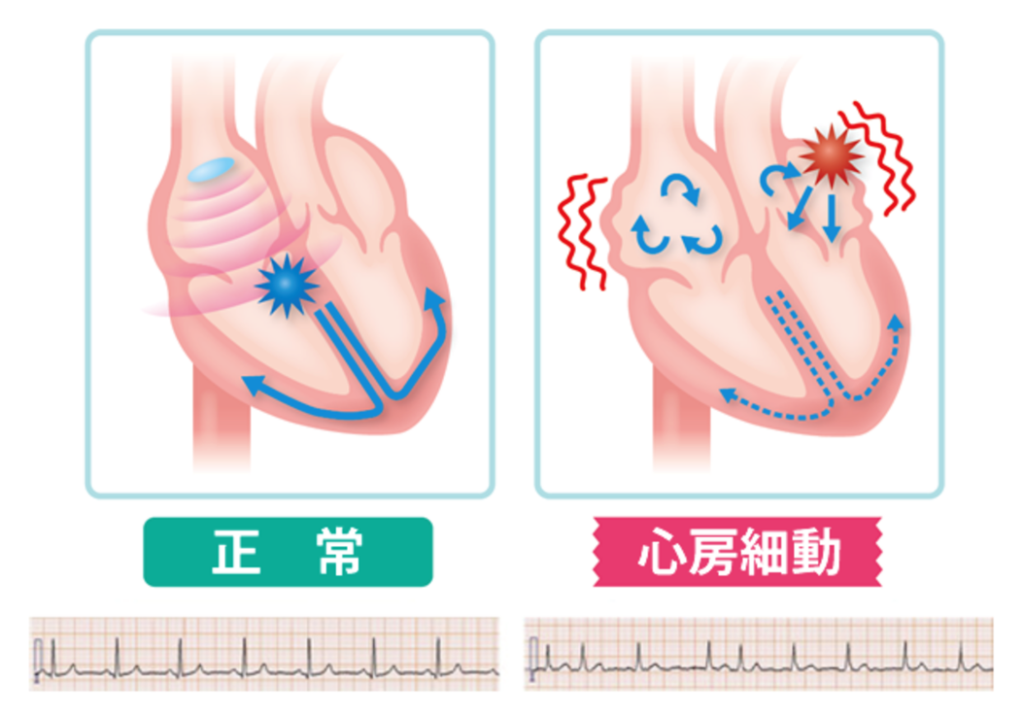
(画像参照元:心房細動週間HPより抜粋)
心臓が動くためには心筋内に電気が流れることが必須です。
不整脈が起こっていない普通の状態は、心房の一定の部位(洞結節:とうけっせつ)から自発的に電気が作られ、それが心房→房室結節→心室と流れることにより心房、心室と順に心臓が動きます。このような正常な電気の伝導を「洞調律(とうちょうりつ)」と言います。
心房細動は、洞調律とは違い異常な速い電気活動が心房内で持続することによって起こってしまいます。洞調律は1分間に60回から80回程度で心臓が動きますが、心房細動は1分間に400回から600回もの速さで心房内を異常な電気が不規則に起こります。これにより心房は痙攣しているような動きとなり収縮力が失われます。心室に電気が伝導するときは必ず房室結節を通過しますが、異常に速い伝導の時は房室結節である程度頻度を抑えて伝導されます。しかしそれでも心室は洞調律と比べて速く不規則な動きとなり、これにより症状が出現します。
症状について
- 心房細動になると心房は痙攣して動きが弱く、心室は通常よりかなり速く不規則になってしまい、心臓から全身にしっかり血液が送ることができなくなってしまいます。このためまず、動悸・倦怠感・ふらつき等の症状が出てきます。しかし、約4割から半数の患者さんははっきりと症状を感じません。
- 初めのうちの症状がある場合も無い場合も、心房細動が持続すると心不全になってしまいます。血液がうまく心臓から送られないと、心臓に戻ってくる血液が渋滞してしまい、肺や全身に水として染み出してしまいます。これにより息切れ症状が酷くなったり、全身にむくみが出現したりします。この状態を心不全と呼びます。放置してしまうと心不全はさらに進行し症状が激化してしまいます。
- また心房細動の時、心房が痙攣してしっかり動かなくなります。このため心房内の血流が淀み血栓ができてしまいます。この血栓が全身に流れ、血管を閉塞させてしまうことにより、脳梗塞や動脈塞栓症が引き起こされます。
治療について
主な治療方法
心房細動の治療は、抗凝固療法、心拍数コントロール(レートコントロール)、心房細動コントロール(リズムコントロール)の3つに分けられます。これらの心房細動自体の治療を行うのと並行して、心房細動や心不全のリスクを軽減することも大事です。
